服务热线
400-1155-022
打胰岛素目的是降低血糖至正常范围,同时尽可能不引起血糖偏低。可以说是维持高低血糖之间平衡的一种诊治艺术,因此,也有人称“胰岛素治疗是聪明人才能用好的治疗方法”。人类是善于创造和使用工具来解决问题的,人们先是发现了胰岛素可以用于降低血糖,后来又发现还需要监测胰岛素诊疗效果的工具:也就是血糖监测。血糖监测的方法一直都在改进着:从最早的尿糖检测到静脉血糖检测,再到指尖血糖检测,糖化血红蛋白检测,动态血糖监测,以及未来有望实现的无创血糖检测。
血糖监测的意义
一方面用于评估胰岛素治疗的效果;另一方面,糖尿病患者可以通过血糖监测了解到不同的生活事件对于血糖影响。
监测血糖的方法有以下这些:
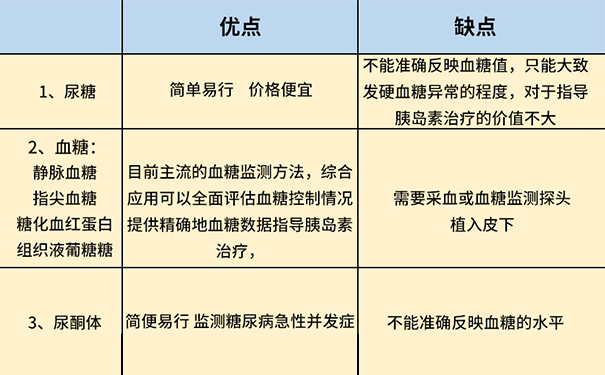
在开始血糖监测之前,我们先来了解一下血糖,血糖是血液中葡萄糖浓度的简称,根据采集检测标本部位的不同,可以分为“血浆葡萄糖浓度”(静脉血)、“全血葡萄糖浓度”(静脉血)、“毛细血管葡萄糖浓度”(指尖血)、“组织间液葡萄糖浓度”(动态血糖监测),目前医院抽取静脉血检测的一般是“血浆葡萄糖浓度”。血糖是时时刻刻都在发生变化的,无数个单点血糖构成了血糖的整体。
以时间为横纵,血糖浓度为纵轴来观察血糖的整体情况:以A患者和B患者的15天血糖为例,每个点代表一个血糖检测浓度值,横线代表血糖平均值,A患者和B患者的血糖平均值是相似的,大约7mmol/L左右,但是从血糖的整体分布来看,A患者血糖波动明显小于B患者。因此,临床上评价血糖控制的好坏需要同时分析血糖的“点、线、面”,单点血糖表示的是在某个时间点检测出的血糖值,而将一段时间的无数个单点血糖连接成一条趋势线反映的是一段时间内血糖的平均值,目前我们通过检测糖化血红蛋白来反映一段时间内的血糖平均值。尽可能获得患者连续一段时间内的多个点血糖数据并描绘成血糖图谱,便可以观察到患者的血糖动态变化情况,同时了解到血糖的平均值和血糖波动情况,目前通过动态血糖监测设备来观测。


如何做血糖监测计划:
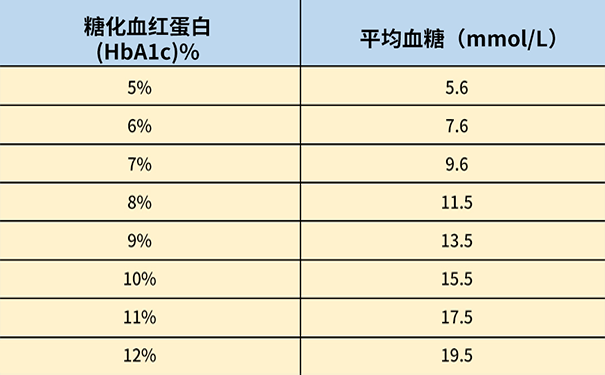
第一步:也是最基本、最重要的一点:每三个月检测一次糖化血红蛋白。
糖化血红蛋白正常目标范围
年龄<18岁的糖友,糖化血红蛋白<7.5%
年龄≥18岁的糖友,糖化血红蛋白<7.0%
但合并严重并发症时,糖化血红蛋白的控制目标可放松至<8.5%
糖化血红蛋白换算成平均血糖值
第二步:利用便携式血糖仪进行指尖血糖监测
空腹血糖:糖化血红蛋白不达标的患者需要每天监测。
餐后2小时血糖:空腹血糖达标,但糖化血红蛋白仍不达标时需要监测。
睡前血糖:晚餐前后有运动习惯的糖友需要监测。
夜间3点钟血糖:夜间有低血糖症状、空腹血糖较睡前血糖显著升高、空腹血糖偏低时需要监测。
运动前后:可以有效预防运动相关性低血糖。
开车前:预防开车过程中发生低血糖。

第三步:动态血糖监测,由于使用价格昂贵,并且目前不在中国医保报销范围内,不推荐糖友以此作为常规的血糖监测手段。但动态血糖监测有其不可替代的优点,尤其适用于以下情况:
1.疑似反复低血糖的患者:单点血糖偏高,但是糖化血红蛋白水平偏低,提示存在未被发现的低血糖情况
2.需要精细化调整胰岛素治疗方案的患者
3.妊娠期、做手术期等需要严格控制血糖的情况
血糖监测的手段丰富多样,对于胰岛治疗的患者具有保驾护航的作用,好处多多,但是仍有不少患者无法做到每日监测血糖,甚至连3个月一次的糖化血红蛋白检测都无法做到,究其原因,有以下几点:
1.害怕扎手指和抽血的疼痛
选择神经分布较少的、手指边缘部位,选择弹道设计的采血针,采血时采血针压紧采血部位的皮肤;
2.担心测血糖增加治疗费用
对于经济负担较重的患者,建议选择性价比高的国产血糖仪,血糖检测试纸的价格约为进口血糖仪的1/3。长远来看,通过血糖检测维持血糖达标将会减少未来因糖尿病并发症的治疗费用,总体医疗费用支出是降低的。
3.测血糖不方便
选择便利的时间点进行监测,有利于坚持每日血糖监测。或者隔日监测多点血糖,再次,应当在复诊前2-3天进行多点血糖监测
4.血糖仪检测数值不准确
血糖仪检测的毛细血管血糖值,与静脉血糖有一定的差距。根据专业标准,血糖仪的测得值与静脉血糖相比误差±20%以内为可接受的范围。由此可见,静脉血糖检测是目前准确性最高的血糖测定方法,因此,判断你的血糖仪检测值是否准确,应当将血糖仪带到医院与同时间点静脉抽血的血糖结果进行比较,而不是去和另一台血糖仪比较。
值得注意的是,血糖仪确实会出现检测不准确的情况,例如在低温、高温、高海拔等特殊环境下,血糖仪的测量值会出现大范围的偏差,此时的测量值有可能是不准确的。佩戴胰岛素泵也要注意相关的问题,不是简单的带上就行。